Представьте ситуацию: человеку требуется пересадка печени, но донорского органа нет. Для тысяч пациентов по всему миру это обычная реальность. Заболевания печени — например, гепатиты B и C — нередко приводят к печеночной недостаточности, и единственным шансом на спасение становится трансплантация. Но донорских органов хронически не хватает, а многие пациенты из-за состояния здоровья даже не могут попасть в список на операцию.
Теперь у ученых появилось неожиданное решение.
Исследователи из Массачусетского технологического института предложили технологию, которая может частично восстановить функции печени без пересадки целого органа. Они создали своеобразные «мини-печени» — небольшие клеточные структуры, которые можно вводить в организм с помощью обычной инъекции. Результаты их изыскании опубликованы в научном журнале Cell Biomaterials.
Печень считается одним из самых сложных органов человеческого организма. Она выполняет около 500 различных функций: очищает кровь от бактерий, регулирует свертываемость крови, участвует в переработке лекарств и токсинов. Основную часть этой работы выполняют клетки печени — гепатоциты. Именно их ученые решили использовать для создания нового типа терапии.
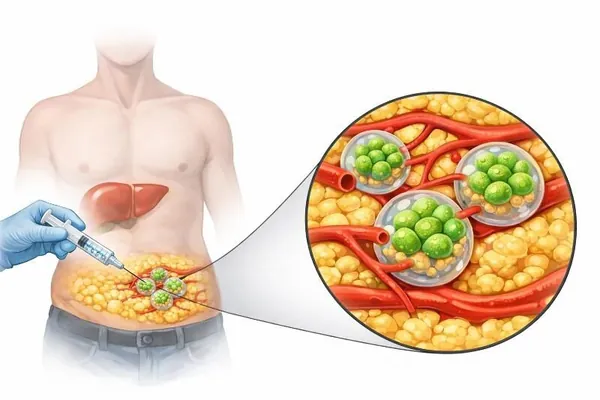
Раньше пересадка таких клеток требовала хирургического вмешательства. Теперь найден способ вводить их вместе с микроскопическими гидрогелевыми сферами. Во время инъекции эти сферы ведут себя как жидкость, но после попадания в организм становятся твердыми и образуют своеобразный каркас. Благодаря этому гепатоциты остаются рядом друг с другом и могут взаимодействовать с ближайшими кровеносными сосудами.
В составе инъекции есть и фибробласты — клетки, которые помогают пересаженным гепатоцитам выживать и функционировать.
Ученые описывают получившуюся систему как «печени-спутники». Основной орган остается в организме, а пересаженные клетки берут на себя часть его задач и поддерживают работу организма.
В эксперименте клетки ввели мышам в жировую ткань живота. В будущем исследователи планируют попробовать доставлять такие трансплантаты и в другие области тела, например в селезенку — главное, чтобы там было достаточно пространства и хороший доступ к кровеносным сосудам.
Результаты оказались многообещающими: пересаженные клетки продолжали работать не менее восьми недель.
«Мы считаем, что эта технология может стать альтернативой хирургическому вмешательству, но она также, вероятно, способна поддерживать организм, пока не станет доступен донорский орган. А если пациенту понадобится еще одна инъекция, то препятствий будет меньше, чем для повторной операции», — подытожили авторы статьи.